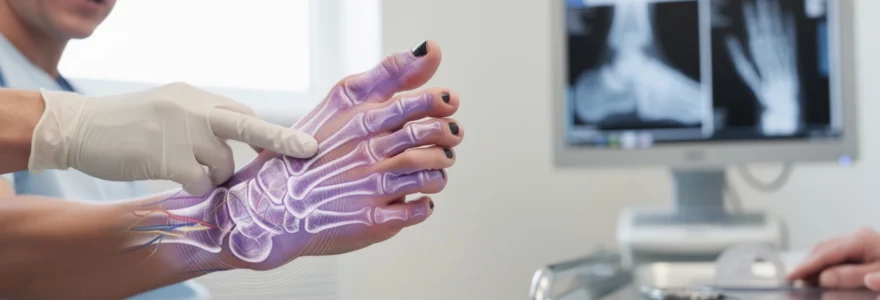
Une douleur fulgurante traverse votre pied après avoir heurté violemment le coin d’un meuble. Votre petit orteil devient instantanément douloureux, gonflé et prend une teinte inquiétante. Cette situation, malheureusement familière à de nombreuses personnes, peut signaler une fracture du cinquième orteil. Reconnaître rapidement les symptômes d’un petit orteil cassé s’avère crucial pour éviter des complications à long terme et assurer une guérison optimale. Les fractures du petit orteil représentent environ 15% de toutes les fractures du pied et nécessitent une prise en charge adaptée dès les premiers signes.
Anatomie du cinquième métatarsien et mécanismes de fracture du petit orteil
Le petit orteil, également appelé cinquième orteil ou digitus minimus pedis, constitue l’extrémité latérale du pied humain. Sa structure anatomique particulière le rend vulnérable aux traumatismes directs et indirects. Comprendre cette anatomie complexe permet de mieux appréhender les mécanismes lésionnels qui peuvent affecter cette région.
Structure osseuse de la phalange distale et articulations interphalangiennes
Le petit orteil comprend généralement deux phalanges principales : la phalange proximale et la phalange distale. Contrairement aux autres orteils qui possèdent trois phalanges, cette particularité anatomique influence directement les patterns de fracture observés. La phalange proximale, plus robuste, s’articule avec la tête du cinquième métatarsien via l’articulation métatarso-phalangienne. Cette zone représente un point de faiblesse structurelle où les contraintes mécaniques se concentrent lors d’impacts latéraux.
L’articulation interphalangienne distale, bien que moins sollicitée que chez les autres orteils, reste néanmoins exposée aux traumatismes d’écrasement. Les surfaces articulaires de petite taille et la capsule articulaire relativement fine contribuent à la vulnérabilité de cette région. La vascularisation de ces structures osseuses dépend principalement des artères digitales plantaires, dont la fragilité peut compromettre la consolidation osseuse en cas de fracture.
Fractures de jones versus fractures de la base du cinquième métatarsien
La distinction entre les fractures de Jones et les fractures de la base du cinquième métatarsien revêt une importance capitale en traumatologie du pied. Les fractures de Jones, décrites initialement par Sir Robert Jones en 1902, affectent spécifiquement la jonction diaphyso-métaphysaire du cinquième métatarsien. Ces lésions présentent un pronostic plus sombre en raison de leur localisation dans une zone de vascularisation précaire.
Les fractures de la base du cinquième métatarsien, plus fréquentes, résultent généralement d’un mécanisme d’avulsion lors d’une inversion forcée du pied. Le muscle court péronier latéral, s’insérant sur la base du cinquième métatarsien, génère une traction excessive qui peut arracher un fragment osseux. Ces fractures, bien que spectaculaires radiologiquement, bénéficient généralement d’un pronostic favorable avec un traitement conservateur approprié.
Traumatismes par écrasement et fractures en spirale du petit orteil
Les mécanismes traumatiques affectant le petit orteil varient considérablement selon les circonstances. Les traumatismes par écrasement, résultant de la chute d’objets lourds sur l’avant-pied, provoquent généralement des fractures comminut
ées avec de multiples fragments. Elles touchent à la fois les phalanges et les parties molles (ongle, pulpe, peau), ce qui augmente le risque d’infection et de retard de cicatrisation. À l’inverse, les fractures en spirale du petit orteil surviennent plutôt lors d’un mouvement de torsion (le pied reste bloqué tandis que le corps pivote). L’os se vrille alors sur lui-même, un peu comme une branche sèche que l’on tord : la cassure suit une ligne hélicoïdale le long de la diaphyse phalangienne. Ces fractures en spirale s’accompagnent souvent d’une douleur très localisée à la palpation et d’une légère déformation axiale de l’orteil.
Dans les deux cas, écrasement ou torsion, le mécanisme lésionnel conditionne la forme de l’os fracturé et les symptômes que vous allez ressentir. Un choc vertical violent entraîne plutôt des fractures comminutives avec un important œdème et parfois une plaie cutanée. Une torsion brutale provoque plutôt une fracture en spirale, parfois trompeuse car la déformation est discrète, mais la douleur persiste à chaque mise en charge. Comprendre ce contexte de survenue aide le médecin à orienter son diagnostic avant même la radiographie.
Vascularisation et innervation du cinquième rayon podologique
Le cinquième rayon podologique regroupe le cinquième métatarsien et les phalanges du petit orteil, ainsi que leurs structures vasculo-nerveuses. La vascularisation provient principalement des artères plantaires latérales, branches terminales de l’artère tibiale postérieure, qui se divisent ensuite en artères digitales destinées à chaque côté de l’orteil. Ces vaisseaux de faible calibre sont particulièrement sensibles aux phénomènes de compression lors des traumatismes par écrasement, ce qui explique l’apparition rapide d’un hématome et, parfois, d’un hématome sous-unguéal douloureux.
L’innervation du petit orteil est assurée par les branches terminales du nerf plantaire latéral et, sur la face dorsale, par des branches du nerf fibulaire superficiel. Cette riche innervation sensitive explique la douleur souvent disproportionnée ressentie en cas de petit orteil cassé par rapport à la taille de l’os lésé. C’est un peu comme si un petit capteur très sensible envoyait un signal d’alarme maximal au moindre dommage. Lorsque ces structures nerveuses sont irritées ou comprimées par l’œdème, la douleur peut devenir brûlante, pulsatile, voire réveiller la nuit, ce qui doit alerter sur la gravité potentielle du traumatisme.
Signes cliniques pathognomoniques d’une fracture du petit orteil
Comment savoir si vous avez simplement donné un coup à votre orteil ou s’il s’agit d’un véritable petit orteil cassé ? Certains signes cliniques, dits pathognomoniques, orientent fortement vers une fracture plutôt que vers une entorse ou une simple contusion. Ils concernent autant l’aspect visuel de l’orteil que la douleur ressentie à la palpation et à la marche. Identifier correctement ces symptômes permet de ne pas sous-estimer la lésion et d’éviter de reprendre trop tôt ses activités.
Déformation angulaire et raccourcissement visible de l’orteil
La déformation angulaire constitue l’un des signes les plus évocateurs d’une fracture phalangienne du petit orteil. Concrètement, l’orteil ne suit plus l’alignement des autres : il pointe vers l’intérieur ou l’extérieur, parfois avec un angle clairement visible. Ce décalage résulte d’un déplacement des fragments osseux, un peu comme deux briques de Lego qui ne s’emboîtent plus correctement. Dans certains cas, on observe également un raccourcissement de l’orteil par rapport au côté opposé, signe d’un chevauchement des fragments.
Cette déformation n’est pas seulement inesthétique, elle est fonctionnellement problématique. Si elle n’est pas corrigée, l’orteil risque de frotter en permanence dans la chaussure, de créer des conflits douloureux avec les orteils voisins et de favoriser à long terme des cors ou des durillons. Face à un petit orteil tordu, surtout s’il a changé de longueur ou d’axe après un choc, il faut considérer la fracture déplacée comme très probable et consulter rapidement pour une réduction et un strapping adapté.
Œdème périarticulaire et hématome sous-unguéal caractéristique
Quelques minutes après le traumatisme, vous pouvez voir apparaître un gonflement localisé autour de l’articulation interphalangienne ou métatarso-phalangienne du petit orteil. Cet œdème périarticulaire traduit une réaction inflammatoire immédiate des tissus traumatisés et une fuite de sang et de lymphe hors des vaisseaux. La peau devient tendue, brillante, chaude au toucher, ce qui rend parfois le simple contact du drap insupportable. L’augmentation de volume est souvent asymétrique, plus marquée sur le bord externe du pied, ce qui oriente vers une atteinte du cinquième rayon.
Parallèlement, l’hématome sous-unguéal constitue un signe très caractéristique du petit orteil cassé après écrasement. L’ongle prend une couleur rouge sombre puis noir violacé, traduisant une accumulation de sang sous la tablette unguéale. Cet aspect impressionnant s’accompagne souvent d’une douleur pulsatile, comparée par certains patients à un « cœur qui bat dans l’orteil ». Même si la présence d’un tel hématome ne signifie pas systématiquement une fracture, elle témoigne d’un traumatisme suffisamment violent pour justifier un examen médical attentif.
Douleur exquise à la palpation de la diaphyse phalangienne
Au-delà de la douleur diffuse ressentie dès le choc, la fracture du petit orteil se caractérise par une douleur dite « exquise » à la palpation. Vous ou votre médecin pouvez tester ce signe en appuyant doucement mais précisément sur la diaphyse de la phalange suspecte, c’est-à-dire sur le corps de l’os entre les articulations. Si l’orteil est fracturé, cette pression localisée déclenche une douleur vive, nette, comme une décharge électrique, bien plus intense que lorsque l’on appuie sur les tissus voisins.
Cette hyper-sensibilité osseuse permet de différencier une fracture phalangienne d’une simple contusion des tissus mous. Dans le cas d’un bleu superficiel, la douleur est plus diffuse et tolérable, alors qu’en cas de petit orteil cassé, le point douloureux est extrêmement précis et reproductible à chaque palpation. Ce test simple, réalisable en consultation mais aussi à domicile avec précaution, constitue un indice précieux pour orienter la décision de consulter ou non en urgence.
Impotence fonctionnelle et claudication antalgique
Un autre signe fort en faveur d’un petit orteil cassé réside dans l’impotence fonctionnelle plus ou moins marquée. Concrètement, il devient difficile, voire impossible, de dérouler correctement le pas et de prendre appui sur l’avant-pied. Vous adoptez alors spontanément une claudication antalgique : pour éviter la douleur, vous boitez, vous mettez davantage de poids sur le talon ou sur le bord interne du pied, et vous raccourcissez la durée de contact au sol du pied blessé.
Cette modification de la marche, même si elle peut sembler anodine sur quelques jours, fatigue rapidement les autres articulations (cheville, genou, hanche) qui compensent. C’est un peu comme conduire en permanence avec une roue crevée : tout le véhicule finit par souffrir. Si, 48 à 72 heures après le traumatisme, chaque tentative d’appui sur l’avant-pied déclenche toujours une douleur aiguë et que la boiterie persiste, il est nécessaire de suspecter une fracture et de solliciter un avis médical.
Crépitations osseuses et mobilité anormale segmentaire
Dans les fractures du petit orteil les plus nettes, le médecin peut parfois percevoir des crépitations osseuses lors de la mobilisation douce de l’orteil. Ce phénomène correspond au frottement des deux extrémités fracturées l’une contre l’autre, un peu comme lorsque l’on frotte deux morceaux de craie. Il ne doit jamais être recherché de manière volontaire par le patient lui-même, car ce geste est douloureux et peut aggraver le déplacement. Il s’agit d’un signe clinique réservé à l’examen médical, réalisé avec précaution.
La mise en évidence d’une mobilité anormale segmentaire, c’est-à-dire la possibilité de faire bouger un segment de l’orteil indépendamment du reste, est également très évocatrice. Normalement, les phalanges se déplacent comme un bloc articulé autour des articulations, mais restent rigides dans leur continuité osseuse. En cas de fracture, une « charnière » anormale apparaît au niveau du trait de cassure. Là encore, il ne faut jamais forcer cette mobilité suspecte : dès les premiers signes inhabituels, mieux vaut immobiliser l’orteil et consulter.
Diagnostic différentiel entre entorse grave et fracture phalangienne
Parce qu’elles surviennent souvent dans les mêmes circonstances (coup contre un meuble, torsion du pied, chute), les entorses graves et les fractures phalangiennes du petit orteil peuvent se ressembler. Douleur, gonflement, difficultés à marcher : comment faire la différence sans radiographie ? Le diagnostic différentiel s’appuie sur quelques tests simples et sur une analyse fine des symptômes. L’objectif n’est pas de vous transformer en spécialiste, mais de vous donner des repères concrets pour décider quand consulter rapidement.
Test de compression axiale et manœuvre de mobilisation passive
Le test de compression axiale consiste à exercer une pression douce mais ferme sur l’extrémité du petit orteil, dans l’axe de la phalange. Si cela déclenche une douleur vive au niveau du site suspect de fracture (souvent à la base de la phalange), la probabilité d’une cassure est élevée. En revanche, si la douleur est surtout ressentie autour de l’articulation, sur les côtés ou dans les tissus mous, une entorse sévère ou une lésion ligamentaire est plus probable.
La mobilisation passive, réalisée par un médecin, permet également d’affiner le diagnostic. En cas d’entorse, le mouvement d’extension ou de flexion forcée de l’articulation interphalangienne reproduit typiquement la douleur, car les ligaments sont étirés. En cas de fracture phalangienne, c’est plutôt la mise en tension de la diaphyse osseuse qui réveille la douleur. Vous l’aurez compris : la localisation exacte de la douleur, osseuse ou articulaire, reste un élément clé pour distinguer les deux tableaux.
Échelle de douleur et critères d’ottawa pour traumatisme du pied
Les critères d’Ottawa, largement utilisés aux urgences pour décider de la nécessité d’une radiographie du pied ou de la cheville, offrent un cadre utile. Ils recommandent notamment de recourir à l’imagerie en cas d’impossibilité de faire plus de quatre pas immédiatement après le traumatisme ou lors de l’examen, ou en présence d’une douleur localisée sur les os du médio-pied ou les malléoles. Transposés au petit orteil, ces principes suggèrent qu’une douleur intense et persistante associée à une difficulté majeure à la marche justifie une exploration radiologique.
L’utilisation d’une échelle de douleur numérique (de 0 à 10) peut également vous aider à objectiver votre ressenti. Une entorse modérée du petit orteil se situe souvent entre 3 et 5 sur cette échelle, avec une amélioration notable en quelques jours grâce au repos et à la glace. Un petit orteil cassé, en revanche, se manifeste fréquemment par une douleur initiale de 7 à 9, qui reste élevée lors de chaque tentative d’appui pendant plusieurs jours. Si vous vous reconnaissez dans ce profil, mieux vaut ne pas attendre que « ça passe » tout seul.
Signes de rupture ligamentaire versus discontinuité osseuse
Les entorses graves du petit orteil correspondent à une rupture partielle ou totale des ligaments qui stabilisent l’articulation interphalangienne ou métatarso-phalangienne. Elles se traduisent par une douleur localisée autour de l’articulation, une sensation d’instabilité et parfois un ressaut lors du mouvement. Le gonflement est souvent centré sur l’articulation, avec un hématome plus diffus. La palpation des ligaments, sur les côtés de l’orteil, déclenche une douleur plus marquée que la pression sur l’os lui-même.
La fracture phalangienne, au contraire, se manifeste par une discontinuité osseuse. La douleur maximale est centrée sur le corps de la phalange, la déformation axiale est plus fréquente et la mise en charge devient rapidement impossible si le trait est déplacé. L’ongle peut également être le siège d’un hématome sous-unguéal en cas de choc direct. En pratique, entorse grave et fracture peuvent coexister, surtout lors d’un traumatisme important. C’est pourquoi, en cas de doute ou de symptômes persistants au-delà de quelques jours, la radiographie reste l’examen de référence.
Examens d’imagerie médicale et classification des fractures
Lorsqu’un petit orteil cassé est suspecté, l’imagerie médicale vient confirmer le diagnostic et préciser le type de fracture. La radiographie standard reste l’examen clé : elle permet de visualiser la localisation exacte du trait (diaphyse, base ou tête de phalange), le nombre de fragments et l’éventuel déplacement. Des clichés de face, de profil et parfois obliques sont réalisés pour analyser l’orteil sous différents angles, ce qui aide à ne pas méconnaître une fracture discrète.
Dans les rares cas où la radiographie ne suffit pas (doute sur une fracture de fatigue, suspicion de lésion articulaire complexe), un scanner (TDM) ou une IRM peut être proposé, surtout chez le sportif ou en cas de douleurs inexpliquées persistantes. Ces examens avancés permettent de détecter des microfissures ou des atteintes cartilagineuses invisibles sur les clichés standards. Les fractures du petit orteil peuvent ensuite être classées en fonction de leur morphologie (transversales, obliques, en spirale, comminutives), de leur caractère ouvert ou fermé, et de leur retentissement articulaire, ce qui oriente directement la stratégie thérapeutique.
Complications précoces et tardives des fractures négligées du petit orteil
On pourrait être tenté de minimiser une fracture du petit orteil, au motif qu’il s’agit d’un petit os. Pourtant, une prise en charge insuffisante ou tardive peut entraîner des complications non négligeables. À court terme, le risque principal est le déplacement secondaire de la fracture en l’absence d’immobilisation correcte, avec aggravation de la déformation et de la douleur. Les fractures ouvertes ou associées à une plaie présentent aussi un risque infectieux local, allant de la simple surinfection cutanée à l’ostéite, une infection de l’os beaucoup plus difficile à traiter.
À plus long terme, une fracture consolidée en mauvaise position peut provoquer des conflits douloureux avec les orteils voisins, des difficultés de chaussage et une gêne chronique à la marche. L’orteil peut rester dévié, raccourci ou en griffe, ce qui modifie la répartition des appuis au sol et favorise l’apparition de durillons sous l’avant-pied. Dans certains cas, une arthrose post-traumatique de l’articulation interphalangienne peut se développer, responsable de douleurs chroniques et de raideur. Il est parfois nécessaire, des années plus tard, d’envisager une chirurgie correctrice pour soulager ces séquelles évitables.
Protocoles de prise en charge immédiate et critères d’hospitalisation
Dès les premières minutes suivant un traumatisme du petit orteil, quelques gestes simples permettent de limiter la douleur et le gonflement. Le protocole GREC (Glace, Repos, Élévation, Contention) reste la référence : appliquez de la glace enveloppée dans un linge pendant 15 à 20 minutes, plusieurs fois par jour, surélevez le pied au-dessus du niveau du cœur pour diminuer l’œdème, et limitez les appuis tant que la douleur est intense. Une contention douce, sous forme de syndactylie (strapping de l’orteil fracturé à son voisin sain avec une compresse interposée), stabilise l’orteil et soulage la marche.
La plupart des fractures du petit orteil se traitent en ambulatoire, sans hospitalisation. Toutefois, certains critères doivent alerter et justifier une prise en charge en urgence, parfois en milieu hospitalier : fracture ouverte avec plaie et exposition osseuse, déformation majeure de l’orteil nécessitant une réduction sous anesthésie, douleur incontrôlable malgré les antalgiques, signes de troubles vasculaires (orteil froid, pâle, insensible) ou terrain particulier (diabète mal équilibré, troubles de la coagulation, immunodépression). Dans ces situations, l’avis rapide d’un chirurgien orthopédiste est indispensable.
En dehors de ces cas, le traitement repose sur le strapping, le port de chaussures larges ou de chaussures de décharge de l’avant-pied, et une adaptation des activités pendant environ six semaines, le temps de la consolidation. Des antalgiques simples (paracétamol, éventuellement anti-inflammatoires si absence de contre-indication) sont prescrits pour contrôler la douleur. Des consultations de suivi permettent de vérifier l’évolution de la fracture, d’ajuster la durée d’immobilisation et de dépister précocement d’éventuelles complications. En respectant ces protocoles, la majorité des patients récupèrent une fonction quasi normale sans séquelle.